Sätt foten i centrum!
Av Jan Apelqvist, Lund
- 40 - 50 % av alla amputationer i västvärlden är diabetesrelaterade.
- 2/3 av alla amputationer vid diabetes orsakas av ett fotsår.
- 3 - 8 % har pågående fotsår vid diabetes.
- 4 av 5 fotsår föregås av våld mot foten.
Prevalens
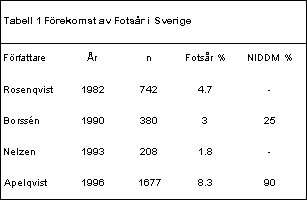
Prevalensen av fotsår vid diabetes mellitus har i skandinaviska arbeten uppskattats till 3% innefattande diabetiker yngre än 50 år och till 8,2% i en populationsbaserad studie av diabetiker äldre än 25 år (Tabell 1).
I den senare studien, i 5 skånska primärvårdsdistrikt, var majoriteten av diabetiker med fotsår äldre än 70 år och 10% av patienterna med fotsår hade en känd diabetes i kortare tid än ett år. 24% av patienterna förnekade fotsårets existens på direkt förfrågan och 47% av fotsåren var inte tidigare kända av fotteam respektive behandlande läkare. Detta fynd styrker behovet av regelmässiga inspektioner av fötter i samband med patientens ordinarie besök. I socialstyrelsens rapport "Aktiv uppföljning" 93 - 95 angavs att inte ens 50% av diabetiker fick sina fötter inspekterade inom en 12-månaders period. Likartade fynd föreligger i internationella rapporter från andra delar av västvärlden. Den vanligaste riskfaktorn för utveckling av fotsår är förekomsten av en perifer neuropati med åtföljande nedsatt sensibilitet, muskel-svaghet/förtvining och nedsatt svettsekretion med sprickbildning och torr hud som följd. Alla patienter med perifer neuropati utvecklar inte fotsår. En kaskad av faktorer bidrar till fotsårets uppkomst (Tabell 2).
Neuropati i kombination med kärlsjukdom
I allmänhet förekommer en kombination mellan varierande grad av neuropati och perifer kärlsjukdom med eller utan mikroangiopati. I ovan nämnda undersökning i primärvården där man diagnosticerade 136 pågående fotsår nedanför fotleden, bedömdes 57% vara neuropata, 32% neuroischemiska och 10% ischemiska, 1% oklassificerbara. Samtliga sår som uppträder vid diabetes kan uppträda vid andra tillstånd, den gemensamma nämnaren är att diabetikern är känsligare för att utveckla fotsår och har en lång rad faktorer som ökar risken för fördröjd läkning. Lejonparten av fotsår utlöses av ett yttre våld, varav olämpliga skor och fotbeklädnader är vanligast. Fotdeformiteter sekundärt till neuropati men också till följd av osteoartropati är sannolikt vanligare än tidigare beaktats, (0,5 - 1% av en diabetespopulation) även i yngre åldrar. Det är viktigt att beakta möjligheten av en akut osteoartropati då patienten söker för en röd och svullen fot med atypisk lokalisation. Hörnstenarna i den preventiva fotvården är regelbundna fotinspektioner, patientutbildning, tillgång till fotspecialist och adekvata skor. Det finns få randomiserade undersökningar avseende effekten av patientutbildning i fotvård. I en undersökning fick man en påtaglig minskning av olika hudskador efter patientutbildning Lizelman -92 (Tabell 3).
Minskade amputationer genom utbildning
Andra har rapporterat minskade amputationsfrekvenser med ett program omfattande utbildning/information och fotvård. Av 1.677 diabetiker äldre än 25 år i Skåne, angav 80% tillgång till fotvård, men endast ca 40% av så kallade "högrisk" fötter utnyttjade eller gick i fotvård. Den typiske fotpatienten som valde fotvård var en kvinna, äldre än 70 år, med minst 15 års diabetesduration, med subjektivt upplevda fotproblem i form av fotdeformitet eller nagelproblem och nedsatt förflyttningsförmåga. Ett bestickande fynd var att män genomgående mindre ofta oavsett problem utnyttjade fotvård. Behovet av kompetenta fotspecialister med legitimation och adekvat utbildning är stort. Patienter med grav neuropati väljer ofta för smala skor pga att man felskattar fotens storlek pga den nedsatta sensibiliteten. Ett fåtal rapporter har studerat möjligheten att minska risken för fotsår genom användandet av lämpliga skor (Tabell 4).
Adekvat skoval är viktigt
Genomgående har man funnit att man minskar risken för förnyade fotsår med nästan 50% genom ett adekvat skoval. Men lika bestickande är att mellan 13 - 40% av patienter som använder rekommenderade skor, trots allt får förnyade fotsår inom en begränsad observationstid. Olika faktorer som bidrar till detta har diskuterats, men viktigt att beakta är att patienterna går företrädesvis inomhus och inte bara utomhus. Användandet av lämpliga skor har stark relaterats till patientens egen attityd och upplevande av behov samt grad av fotskada, t ex fotdeformitet och tidigare amputation.. Det är ingen hemlighet att många ortopedtekniska hjälpmedel inte kommer till adekvat användning. Man bör också beakta att i allmänhet innebär behovet av adekvata skor och fotvård, en påtagligt ökad belastning för diabetikerns ekonomi. För samhället och hälso- och sjukvården är dock preventiva åtgärder en av hörnstenarna för att minska amputationsrisken.
Begreppet "diabetesfotsår"
Begreppet diabetiska fotsår är egentligen felaktigt då det inte finns någon typ av sår som enbart förekommer vid diabetes mellitus. Samtliga typer av sår kan förekomma vid andra sjukdomstillstånd.
Stressår
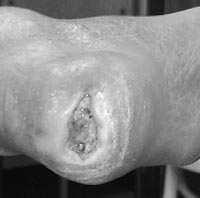
Den mest omskrivna formen av sår s k utmattningssår eller stressår - ett sår med omkringliggande förhårdnad, finns beskriven även vid andra sjukdomstillstånd med grav perifer nervskada. Dessa sår är vanligen lokaliserade under belastningsytor (metatarsalhuvuden, stortår, hälar). Dessa patienter utgör en högriskgrupp för utveckling av djupa infektioner och hörnstenen i behandlingen är att påverka patientens fotdynamik/gångmönster och åstadkomma en adekvat avlastning. Sår på tår är den vanligaste lokalisa-tionen när det gäller sår orsakade av skor med olämplig passform. Interdigitalsår orsakas vanligen av bristande hygien som utlöser sprickbildning och fuktskador. Trycksår föreligger vanligen på hälarna. För att på ett adekvat sätt kunna behandla och förebygga fotsår är det följaktligen värdefullt att beakta att varje lokalisation och varje typ av skada har sin speciella bakgrund.
Multidisciplinärt omhändertagande är a och o
Vid behandling av allvarligare fotkomplikationer, såsom fotsår, djupa infektioner, kritisk ischemi, oklara smärttillstånd har det vuxit fram ett konsensus att den effektivaste behandlingsmodellen är ett multidisciplinärt omhändertagande, (Tabell 5).
Fotteamets uppgift är att åstadkomma en tidig och systematisk utvärdering av riskfaktorer som hindrar läkning. Sätta in en koordinerad intervention mot dessa faktorer. Följa patienten kontinuerligt tills läkning uppnåtts och tillse en hög kontinuitet och tillgänglighet. En viktig komponent är en tät interaktion mellan primärvård och specialist samt att teamet bidrar till patient- och personalundervisning. I en rapport från Storbritannien (Fletcher -94) noterades att i 12% av fallen förelåg en fördröjning från patientens sida att söka vård för sitt fotsår, men i 21% av fallen förelåg också en fördröjning inom professionen innan systematisk behandling insattes. I en motsvarande undersökning från Edelman -96 angående omhändertagande i öppen vård av patienter med "högrisk-fötter" remitterades inte dessa för specialistbedömning eller utredning förrän behandlingen misslyckats. Detta understryker vårdkedjans betydelse när det gäller möjligheter att förebygga och att i tid sätta in adekvata åtgärder för att hindra amputation.
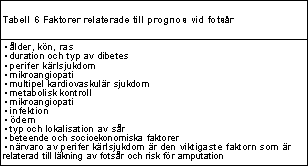
Närvaro av perifer kärlsjukdom är den viktigaste faktorn som är relaterad till läkning av fotsår och risk för amputation (Tabell 6).
Claudicatio är ovanligt vid diabetisk makroangiopati
Claudicatio och vilovärk ökar risken för amputation vid fotsår. Men endast ca 20% av diabetiker med fotsår och perifer kärlsjukdom har claudicatio och endast ca hälften med gangrän har vilovärk. Med hänsyn till detta är noninvasiva tekniker som systoliskt tåtryck, transcutan syrgasmätning eller ankeltryck värdefulla för att identifiera en diabetesfot med grav perifer kärlsjukdom. Ett systoliskt tåtryck under 30 - 45 mmHg eller ankeltryck under 80 mmHg innebär en starkt ökad risk för gangrän. Här bör femoralisangiografi och kärlkirurgisk bedömning utföras. Det förstnämnda med visualisering av fotarkaderna. Med hänsyn till den snabba utvecklingen, distal PTA och mycket distal by pass kirurgi är majoriteten av diabetiker med grava cirkulationsstörningar i benen, tekniskt tillgängliga för invasiva åtgärder. Ett lyckosamt resultat förutsätter dock att patienten kommer i en fas där vävnadsskadorna i foten inte har blivit för utbredd. Idag har fortfarande en hög andel av diabetiker med fotsår och kritisk ischemi, gangrän när de kommer för angiologiskt ställningstagande. Majoriteten av diabetiker med fotsår och grav perifer kärlsjukdom har en multipel kardiovaskulär sjukdom, vilket är viktigt att beakta både när det gäller prognos och uppföljning efter angiologiska åtgärder.Närvaro av mikroangio-pati i diabetesfoten har konstaterats i form av morfologiska funktionella störningar i kapillärerna och dessa har kunnat relateras till uppkomst av fotsår och till utveckling av nekroser.
Metabol kontroll
Grad av metabol kontroll har kunnat relateras till läkningshastighet i fallstudier och i experimentella studier avseende sårläkning. Det är viktigt att behandla en diabetiker med fotsår som om såret är en manifestation på en systemsjukdom omfattande organmanifestationer. Albuminuri är relaterad till prognos av fotsår och risk för amputation, proteinurin bedöms som en prediktor för kardiovaskulär mortalitet och som ett tecken på utbredd kärlsjukdom Ca 50% av diabetiker med fotsår har ödem, ödemen är vanligen av multifaktoriell bakgrund och en viktig begränsande faktor för läkning. Samtliga patienter skall sluta röka, inte bara pga risken för hjärt- och kärlsjukdom, utan för att rökare med bensår har en fördröjd sårläkning.
Infektion innebär hög risk för amputation
Närvaro av infektion, speciellt en djup sådan, är en betydande riskfaktor för amputation. I en konsekutiv serie av diabetesrelaterade amputationer var 25% direkt infektionsutlösta (Larsson -94). Amputationsfrekvenser på mellan 50 - 100% har beskrivits i närvaro av djup infektion vid diabetes. I en prospektiv studie på 223 konsekutiva diabetiker med djupa fotinfektioner krävde 86% någon form av kirurgisk åtgärd för att uppnå läkning (10% amputation ovan fotleden, 41% nedom fotleden; Eneroth -97). Patienter med djupa infektioner kommer sent till systematisk behandling därför att majoriteten inte har utbredda tecken på systeminfektion och därför hinner få en avsevärd vävnadsutbredning, en metabolt inducerad pseudohypoxi har diskuterats. I internationella rapporter har också svårighetsgraden och prognosen av fotsår kunnat relateras lågt socioekonomiskt status och ökat omvårdnadsbehov, ett syndrom av s k "wilful self neglect" har beskrivits hos diabetiker med fotsår. Men många gånger rör det sig inte ombristande vilja till följsamhet utan snarast att patienten är omedveten av fotsårets allvar till följd av sin gravt nedsatta sensibilitet, som gör att alla varningssignaler saknas. Man bör också beakta att även efter det att ett fotsår har läkt så föreligger ett stort behov av preventiva åtgärder enär 50% får nya fotsår inom loppet av 2 år. En gång fotsår, alltid risk för nya fotsår.
Lokal sårbehandling
Ett allt större intresse har tilldragit sig kring betydelsen av lokal sårbehandling pga undersökningar som talar för en annorlunda histokemisk uppbyggnad samt kemisk aktivitet avseende tillväxtfaktorer proteas- och kollagenaktivitet etc. Lokal sårbehandling är ett viktigt komplement i behandlingen som syftar till att påverka läkningshastigheten, men inte är avgörande om ett sår skall läka eller inte läka. Viktigt är att lokalbehandlingen avpassas till rätt fas i läkningsprocessen och att en konsekvent strategi upprätthålls (Tabell 7).
Behandlingen är hälsoekonomiskt indicerad
På senare år har ett ökat intresse fokuserats kring kostnaderna relaterade till behandling av fotsår. Den totala kostnaden för att behandla en patient med fotsår är starkt relaterad till svårighetsgraden av skada. I en prospektiv studie med retrospektiv ekonomisk evaluering var kostnaden för primärläkning 51 000 kr (1990 års penningvärde), hälften av kostnaden var relaterad till lokal sårbehanding. Kostnader för sår som läkte med amputation oavsett nivå var 344 000 kr varav 2/3 var kostnader i sluten vård som en konsekvens av amputationen. Kostnaden för antibiotika, öppenvårdsbesök ortopedtekniska åtgärder var låg i förhållande till den totala behandlingskostnaden (3 - 7%) oavsett utfall. Den långsiktiga kostnaden för behandling av fotsår vid diabetes evaluerades prospektivt under 3 år efter läkning av ett initialt fotsår. De högsta kostnaderna relaterades till behov av sluten vård, social service och hemhjälp. Kostnaden under de närmsta 3 åren efter underbensamputation var 350 000 kr - lejonparten betingades av kostnader pga ökat omvårdnadsbehov. Kostnaden för patient som initialt läkt utan amputation var betydligt lägre oavsett svårighetsgrad (Tabell 8).Således talar även starka ekonomiska skäl för behovet av tidiga åtgärder för att reducera risken för amputation.

Amputationsrisken kan halveras
De senaste årens utveckling har kunnat visa att amputationsrisken vid diabetes mellitus kan reduceras med minst 50% och St Vincent-deklarationens mål uppnås med en systematisk strategi i hela vårdkedjan från patient, - hemtjänst, - primärvård till ett nära samarbete mellan specialister.Amputationsrisken vid diabetes mellitus kan reduceras med minst 50% genom att följande åtgärder vidtas:
- Regelmässiga fotinspektioner vid ordinarie diabeteskontroller
- Tillgång till preventiv och medicinsk fotvård
- Multidisiplinärt och multifaktoriellt handläggande vid fotsår/svåra fotkomplikationer
- Tidig angiologisk intervention
- Kontinuerlig uppföljning av diabetiker med fotproblem
- Kontinuerlig registrering av amputationer
Men mycket återstår både avseende forskning, utveckling och organisation för att tillgodose att människor med diabetes skall slippa utveckla och slippa rädslan för en framtida amputation.
Referenser
- Apelqvist J, Stenström A. Djupa infektioner i den diabetiska foten. Astra Läkemedel AB. Tryck: Ljungberg, Södertälje 1995.
- Attesjö A, Heström S Å, Solberg C O. Diabetesfoten. Pharmacia-Upjohn Ljungbergs Tryckeri AB. 1996.
- Larsson J. Lower extremity amputation in diabetic patients.Avhandling Lunds Universitet 1994.
- Jörneskog G. Funtional microangiopathy in the digital skin of patients with diabetes mellitus. Avhandling Karolinska sjukhuset Stockholm 1995.
- Borssén B. Foot lesions in diabetic patients aged 15 - 50 years - A population-based study. Avhandling Umeå Universitetssjukhus 1996.
- Eneroth M. Amputation for vascular disease - Prognostic factors for healing long-term outcome and costs. Avhandling Lunds Universitet 1997.
- Ragnarsson - Tennvall G, Apelqvist J. Cost effective management of diabetic foot ulcers; A review. PharmacoEconomics in press 1997.
- Edelman D, Matchar D B, Oddone E. Clinical and radiographic findings that lead to intervention in diabetic patients with foot ulcers. Diabetes Care 19; 755-757. 1996
- Falkenberg M. MeTabolic control and amputations among diabetics in primary health care - a population-based intensified programme governed by patient education. Scand J Prim Health Care 1990; 8; 25-29.
- Larsson J, Apelqvist J. Towards less amputations in diabetic patients: Incidence, causes, cost, treatment and prevention - review. Acta Ort Scand 1995; 66 (2), 181-192.
Jan Apelqvist Diabetesektionen,
Med klin, Lunds Univ sjkh,
221 21 Lund
- Antalet amputerade diabetiker har på nio år sjunkit med 80% i Lunds sjukvårdsdistrikt.
- Mer än hälften av landets sjukhus saknar speciella fotmottagningar.
- Var fjärde patient förnekade sitt fotsår. Hälften av deras läkare kände inte till sårens existens.
- Diabetesläkare ska obligaoriskt kontrollera fötterna. Citat från Gripen 2-97
Läs också Jan Apelqvists "DiabetesFotNytt - Cost-saving!"
Faxkod 91006 DiabetoFax Tfn 08 34 79 55NyhetsINFO
Red
[Innehåll] [Redaktören] [Ordföranden] [Sett & Hört] [Aktuell Info] [Redaktionen] [Arkivet] [Länkar] [Diskussionsforum] [Diabetes Update]