
Gå tillbaka
Varför utvecklar allt fler barn typ 1 diabetes?
Incidensen av typ 1 diabetes ökar kraftigt
För närvarande har nästan en halv miljon barn och ungdomar under 15 år typ 1 diabetes världen över. Incidensen av typ 1 diabetes hos barn och ungdomar under 15 år ökar dessutom över hela världen. Snabbast går ökningen hos de yngsta barnen, med en ökning på 5,4%, i åldersgruppen 0-5 år, 4,3% i åldersgruppen 5-9 år och 2,9% i åldersgruppen 9-15 år (EURODIAB) (1).
Uppkomstmekanismer
På 1960-talet trodde man att typ 1 diabetes var resultatet av en kronisk inflammation (insulit) i de Langerhanska öarna i pankreas, eftersom det gjorts fynd av infiltration av mononukleära celler i de Langerhanska öarna i bukspottskörtlar från barn som avlidit till följd av ketoacidos vid insjuknandet i typ 1 diabetes. Ketoacidos är en ansamling av sura nedbrytningsprodukter som på grund av insulinbristen bildas vid nedbrytning av fetter till följd av att kroppen inte kan använda kolhydrater som energikälla. Idag vet vi att autoantikroppar som riktar sig mot specifika antigen i de insulinproducerande cellerna föregår infiltrationen av mononukleära celler.
I Bryssel finns ett centrum som samlar in organdonatorer för betacellstransplantation. Några av dessa organdonatorer hade en eller flera olika betacellsspecifika autoantikroppar men deras Langerhanska öar var normala (2). Ett fåtal organdonatorer hade både autoantikroppar och begynnande insulit men inte diabetes. Därför tror vi numera att typ 1 diabetes är en sjukdom som utvecklas etappvis. De allra flesta som utvecklar typ 1 diabetes har vissa genotyper inom human leukocyte antigen (HLA)-regionen på kromosom nummer 6. Dessa gener kodar för antigenpresenterande molekyler på celler i immunsystemet. Den genotyp som ger den största risken för insjuknande i typ 1 diabetes är genotypen HLA-DR3-DQ2/DR4-DQ8 (DR3-DQA1* 0501-DQB1*0201/DR4-DQA1*0301-DQB1*0302).
Under vissa förutsättningar t ex under påverkan av ett virus eller någon annan miljöfaktor kan kroppen börja producera autoantikroppar mot specifika antigen i de insulinproducerande cellerna såsom insulinautoantikroppar (IAA), autoantikroppar mot enzymet glutaminsyradekarboxylas (GADA), autoantikroppar mot islet antigen-2 (IA-2A) eller autoantikroppar mot zinktransportören ZnT8 (ZnT8A). I detta läge föreligger sannolikt en tidig betacellskada med kontinuerligt minskad insulinproduktion som dock inte påverkar blodsockret. Ytterligare händelser krävs för att accelerera betacellsskadan.
Så småningom infiltreras cellöarna av cytotoxiska T-celler och natural killer (NK)- celler. När endast ca 20% av de insulinproducerande cellerna återstår kan ett normalt blodsocker inte längre bibehållas utan blodsockret stiger och diabetes diagnostiseras (Figur 1).
Den stora amerikanska undersökningen Diabetes Prevention Study (DPT) som syftade till att förutsäga typ 1 diabetes bland 1:a gradssläktingar (barn, syskon och föräldrar) till patienter med typ 1 diabetes har visat att antalet autoantikroppar är betydelsefullt för att avgöra risken för diabetesutveckling hos individen. Om autoantikroppar helt saknas har individen väldigt liten risk att utveckla typ 1 diabetes (livstidsrisken beräknas vara ca 1%), om en autoantikropp kan detekteras är risken något ökad men inte särskilt stor, om personen har två sorters autoantikroppar är risken att insjukna inom 7 år omkring 50%. Ifall individen däremot har tre eller fyra autoantikroppar är risken mer än 50% att individen insjuknar inom 5 år (3).
Riskbedömning
Risken att utveckla typ 1 diabetes kan bedömas i flera nivåer. Den genetiska risken utgör den grundläggande förutsättningen där riskgener inom HLA står för omkring 50-60% risk. De gener som ger risk för utveckling av typ 1 diabetes är vanligt förekommande i allmänna befolkningen och de flesta som är bärare av riskgenerna kommer aldrig att utveckla typ 1 diabetes. Förekomst av autoantikroppar höjer risken på individnivå. Risken att utveckla typ 1 diabetes inom 5 år är mer än 50% om man har tre eller flera autoantikroppar. Metabola markörer såsom intravenös glukostoleranstest (IvGTT), plasma-glukos-värden vid oral glukostoleranstest (OGTT), C-peptid som är ett mått på den egna insulinproduktionen och HbA1c som speglar blodsockervärdena under de senaste tre månaderna kan indikera om typ 1 diabetes är i annalkande.
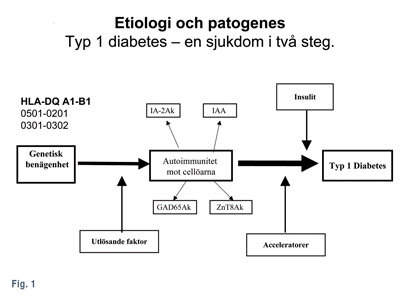
Figur 1. Typ 1 diabetes är en sjukdom som utvecklas i två steg hos individer med en ärftlig benägenhet att utveckla sjukdomen.
The Environmental Determinants of Diabetes in the Young –TEDDY-studien
Syftet med TEDDY studien är att identifiera miljöfaktorer som leder till att barn med ökad genetisk risk utvecklar i första steget autoantikroppar och i nästa steg typ 1 diabetes. TEDDY är en multinationell studie med sex kliniska center i fyra länder: Sverige, Finland, Tyskland och USA (4). Totalt har över 400.000 nyfödda barn i dessa länder analyserats för förekomst av riskgener för typ 1 diabetes inom HLA-systemet. Provet har lämnats som navelsträngsblod vid förlossningen.
Urvalsdelen av studien påbörjades första september 2004 och avslutades sista februari 2010. Urvalet av de svenska barnen genomfördes vid fem förlossningskliniker i Skåne. Barn med riskgener för typ 1 diabetes erbjöds att vara med i uppföljningsdelen av studien som pågår till dess att barnet är 15 år. Totalt 8688 barn är med i uppföljningsdelen i studien varav 2525 är från Sverige. Av de svenska barnen är 159 förstagradssläktingar och 2366 tillhör den allmänna populationen. De svenska barnen följs på någon av TEDDY-klinikerna i Malmö, Helsingborg eller Kristianstad.
Första besöket på TEDDY-kliniken görs när barnet är tre månader gammalt. Därefter görs regelbundna besök var tredje månad till dess att barnet är fyra år och därefter två gånger per år. Vid besöken på TEDDY-kliniken mäts barnets längd och vikt och blodprov tas på barnet för mätning av autoantikroppar, vitaminer, virus mm. Prover tas också i näsan för att identifiera eventuella virus i andningsvägarna. Mellan besöken för familjen matdagbok för att dokumentera introduktion av nya födoämnen, energiinnehåll och liknande. Familjen skickar också in prov på barnets avföring en gång per månad för att man ska kunna studera enterovirus och eventuella avvikelser i tarmfloran. Familjen noterar också när barnet får vaccinationer och eventuella sjukdomar.
Hittills har 3,6% (33/915) av de barn som är förstagradssläktingar utvecklat två eller flera autoantikroppar och 1,1% (84/7753) barn från den allmänna populationen. Totalt har 77 TEDDY- barn utvecklat typ 1 diabetes (28 oktober 2010). Barnen som utvecklar diabetes inom TEDDY diagnostiseras ofta i ett tidigt skede och hinner därmed inte bli sjuka med de symptom som karakteriserar typ 1 diabetes. Preliminära data pekar på att förekomsten av ketoacidos varit minskad bland de barn som utvecklat typ 1 diabetes inom TEDDY-projektet jämfört med studier som gjorts bland barn som insjuknat i den allmänna befolkningen (5-8).
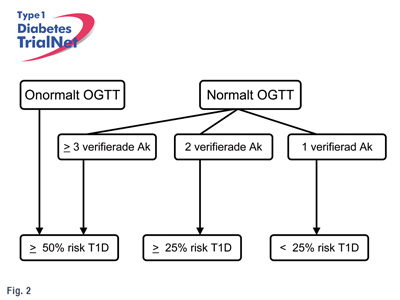
Figur 2. Risken att utveckla typ 1 diabetes inom den närmaste femårsperioden bestäms av antalet autoantikroppar och den egna insulinproduktionen som kan bestämmas genom en oral glukostoleranstest. Förstagradssläktingar som är positiva för minst två autoantikroppar går vidare till steg 2 inom TrialNet där en utvärdering görs av den egna insulinproduktionen, HbA1C och en medicinsk undersökning. I steg 3 görs en uppföljning av studiedeltagarna två gånger per år i fem år.
TrialNet
TrialNet är ett internationellt samarbetsprojekt med 18 kliniska center i åtta olika länder och som syftar till att förebygga, fördröja och förhindra utveckling av typ 1 diabetes. TrialNet syftar till att hitta släktingar till patienter som har typ 1 diabetes. För att få vara med i TrialNet ska man vara mellan 4-45 år gammal.
I första steget lämnas ett blodprov där autoantikroppar mäts i serum och där man svarar på en enkät angående ärftlighet för typ 1 diabetes. Om det föreligger två eller flera autoantikroppar vid första mättillfället går man direkt vidare till en andra utvärdering (Steg 2) där det görs en OGTT, mätning av HbA1c, analys av arvsanlag och en allmän medicinsk undersökning (Figur 2).
Nästa steg (Steg 3) är en uppföljning av deltagarna två gånger per år i fem år. Man gör ny medicinsk undersökning och upprepar provtagning som i steg 2. Med hjälp av dessa resultat kan man fastställa risken för just denna person att utveckla typ 1 diabetes. Dessa personer som har förhöjd risk att utveckla typ 1 diabetes kommer att följas noggrant med olika tester under de kommande fem åren.
Om man har endast en autoantikropp vid första mättillfället erbjuds man att lämna ett nytt prov inom ett år för att konfirmera det första fyndet. Har man då samma autoantikropp går man vidare till steg två. De personer som saknar autoantikroppar vid första mättillfället erbjuds årlig omtestning av autoantikroppar upp till 18 års ålder. De som är 18 år eller äldre och som saknar autoantikroppar utgår ur studien. Ifall den person som lämnat blodprov för autoantikroppsanalys endast har en autoantikropp i första steget men som inte kan verifieras, kallas personen igen för provtagning en gång per år i två års tid.
TEDDY och TrialNet stöds av National Institutes of Health (NIH) och The National Institutes of Diabetes and Digestive Diseases (NIDDK) samt Juvenile Diabetes Research Foundation (JDRF), Region Skåne och Lunds Universitet.
Hjälp till att vinna kampen mot diabetes! Har du någon släkting med typ 1 diabetes?Om studien Vi söker dig som är frisk, 4-45 år och har en släkting med typ 1 diabetes. Studiens syfte Typ 1 diabetes är en vanlig kronisk autoimmun sjukdom där kroppens immunförsvar angriper de celler som producerar insulin. Syftet är att kunna stoppa detta angrepp som leder till diabetes. Vad kan du göra? Vad vi behöver är ett enkelt blodprov för att ta reda på om det finns autoantikroppar mot de insulinproducerande cellerna i bukspottkörteln. Anmälan Kontakta vår samordnare för att lämna ett blodprov Barbro Gustavsson E-post: barbro.gustavsson@med.lu.se Telefon: 040-391915 För TEDDY-studien och TrialNet-studien Huvudansvarig för de svenska delarna av TEDDY och TrialNet är Professor Åke Lernmark. Helena Larsson, Barnläkare, Med Dr. Barbro Gustavsson, Studiesamordnare TrialNet. Carina Törn, Docent. Enheten för diabetes och celiaki. CRC, Ingång 72, 60:11 Skånes Universitetssjukhus, SUS |
Referenser
1. Patterson CC, Dahlquist GG, Gyurus E, Green A, Soltesz G. Incidence trends for childhood type 1 diabetes in Europe during 1989-2003 and predicted new cases 2005-20: a multicentre prospective registration study. Lancet 2009; 373:2027-2033
2. In’t Veld P, Lievens D, De Grijse J, Ling Z, Van der Auwera B, Pipeleers-Marichal M, Gorus F, Pipeleers D. Screening for insulitis in adult autoantibody-positive organ donors. Diabetes 2007; 56:2400-2404
3. Orban T, Sosenko JM, Cuthbertson D, Krischer JP, Skyler JS, Jackson R, Yu L, Palmer JP, Schatz D, Eisenbarth G. Pancreatic islet autoantibodies as predictors of type 1 diabetes in the Diabetes Prevention Trial-Type 1. Diabetes Care 2009; 32:2269-2274
4. The Environmental Determinants of Diabetes in the Young (TEDDY) study: study design. Pediatr Diabetes 2007; 8:286-298
5. Hanas R, Lindgren F, Lindblad B. Diabetic ketoacidosis and cerebral oedema in Sweden--a 2-year paediatric population study. Diabet Med 2007; 24:1080-1085
6. Rewers A, Klingensmith G, Davis C, Petitti DB, Pihoker C, Rodriguez B, Schwartz ID, Imperatore G, Williams D, Dolan LM, Dabelea D. Presence of diabetic ketoacidosis at diagnosis of diabetes mellitus in youth: the Search for Diabetes in Youth Study. Pediatrics 2008; 121:e1258-1266
7. Neu A, Hofer SE, Karges B, Oeverink R, Rosenbauer J, Holl RW. Ketoacidosis at diabetes onset is still frequent in children and adolescents: a multicenter analysis of 14,664 patients from 106 institutions. Diabetes Care 2009; 32:1647-1648
8. Hekkala A, Reunanen A, Koski M, Knip M, Veijola R. Age-related differences in the frequency of
ketoacidosis at diagnosis of type 1 diabetes in children and adolescents. Diabetes Care 33:1500-1502
|Upp|
