Diabetes i Afrika
- En beskrivning från Ghana.
Av Linda Nyberg, Lund och Carl-David Agardh, Malmö.
Diabetes i Afrika
Republiken Ghana
Korle Bu Teaching Hospital
Diagnostik och behandling
Nationella riktlinjer
Information hämtad från patientjournaler
Diabetesvården i Ghana och Sverige, en jämförelse
Diabetesutvecklingen i Ghana i framtiden
Sammanfattning och referenser
Diabetes i världen
Många utvecklingsländer går från en traditionell livsstil till en mer västerländsk med åtföljande urbanisering och kulturella förändringar. Parallellt med denna utveckling ökar vällevnadssjukdomar som hjärt- kärlsjukdomar, hypertoni och diabetes. Den fysiska aktivitetsnivån minskar, energirik föda med mycket fett, salt och socker ersätter tidigare fiberrik föda. Tobaksrökningen ökar liksom den psykosociala stressen. Dessa faktorer tillsammans med en genetisk konstitution som är anpassad till förhållanden med hög aktivitetsnivå och lågt kaloriintag, bidrar till sjukdomsutvecklingen (1).
Komplikationer till följd av diabetes är idag den femte vanligaste dödsorsaken i västvärlden och en epidemisk utveckling av diabetes pågår i många utvecklingsländer (2). 1997 beräknade WHO att det fanns 124 miljoner diabetiker i världen, vilket motsvarar drygt 2% av populationen. År 2010 räknar man med att denna siffra har stigit till 221 miljoner. Asien och Afrika är de områden som drabbas hårdast med en 2-3 faldig ökning fram till år 2010. Av all diabetes i västvärlden utgör typ 2 85-90%, medan denna form i nuläget står för nästan alla diabetes i utvecklingsländerna (2).
Diabetes i Afrika
Studier i USA har visat att afrikaner som flyttat till USA har en dubbelt så hög risk att utveckla typ 2 diabetes jämfört med ditflyttade européer (3). I Nigeria har 2% av populationen typ 2 diabetes, medan motsvarande siffra i en nigeriansk befolkning i USA är 10% (4), jämfört med 5% för den amerikanska befolkningen. Afrikaner kan sägas tillhöra en riskgrupp som är extra känslig för den västerländska livsstilen. Man har spekulerat kring om detta kan vara en följd av en genetisk uppsättning som är en fördel i situationer med svält, men som ökar risken för diabetes när tillgången på föda är god. Denna hypotes stöds av att afrikaner har en hypersekretion av insulin redan vid normal glukosbelastning och ett snabbt och fullständigt glukosupptag, vilket kan vara en fördel vid brist på föda (1).
Det finns diabetestyper i Afrika som inte ses i västvärlden, bl.a. malnutritionsrelaterad diabetes och diabetes orsakad av pankreasskador till följd av bl.a. intag av kassava, som är en kolhydratrik rotfrukt. Dessa subtyper utgör emellertid en mycket liten andel av all diabetes i Afrika (1,5). De vanligaste är samma diabetestyper som förekommer i västvärlden med motsvarande komplikationer i stora och små kärl (1). Typ 2 diabetes i Afrika karakteriseras emellertid av ett tidigare insjuknande och drabbar oftare personer i 30-35 års åldern. Individerna är vanligen normalviktiga eller underviktiga. Klassisk typ 2 diabetes med övervikt ses främst i städerna (5,6). Fattigdom gör att diabetes innebär ett stort handikapp och kraftigt minskad överlevnad i utvecklingsländerna. Okunnighet och ekonomiska hinder gör att många diabetiker på landsbygden dör odiagnosticerade. Detta gäller främst typ 1 som obehandlad får ett snabbt förlopp, vilket kan förklara de låga prevalenssiffrorna.
I många länder finns insulin endast i de stora städerna, vilket för många innebär 5-6 dagars resande i vardera riktningen, ibland till orimliga kostnader (7). De flesta sjukhus saknar möjlighet att följa behandlingseffekter och behandla komplikationer. Detta får till följd att sjukdomen ofta är mycket dåligt reglerad med hög morbiditet och mortalitet jämfört med i västvärlden. En studie från Etiopien visade att endast 1,7% av typ 1 och 7% av typ 2 diabetiker hade välreglerad diabetes med HbA1c under 8,7% respektive 7,6% (6).
upp
Republiken Ghana
Republiken Ghana ligger på Västafrikas kustremsa och har en yta motsvarande drygt halva Sveriges. Landet styrdes som den brittiska kolonin Guldkusten fram till självständigheten 1957. Ghana är idag ett stabilt land med förhållandevis demokratiskt styre. Ghana ligger strax norr om ekvatorn och har ett subtropiskt klimat med årsmedeltemperaturer på 26-29o C med året indelat i regn- och torkperioder. Landets huvudsakliga inkomster kommer från jordbruk, gruvdrift och turism. Befolkningen består av fyra större folkgrupper och det talas, förutom engelska som är officiellt språk, 72 inhemska språk.
Majoriteten av befolkningen bor på landsbygden, men inflyttningen till städerna ökar (8). Arbetslösheten är ett växande problem och uppgick till drygt 20% 1998. Alkoholöverkonsumtion är ett ökande problem som förekommer både på landsbygden och i städerna, med hög konsumtion av lokalt gin som framställs från palmvin eller sockerrör. Tillgången på föda är god och man ser ett generellt högt energiintag. Födan består främst av kolhydratrika rotfrukter som kassava och jam liksom ris, medan protein främst kommer från fisk men även oxe, get och kyckling. Vid tillagningen används en del fett.
1998 uppgick befolkningen till 19,2 miljoner varav 44% var yngre än 15 år och 5% 60 år eller äldre. Enligt WHOs beräkningar kommer befolkningen att öka kraftigt till nära 37 miljoner år 2025 och 52 miljoner år 2050 (3). Under de följande 35 åren kommer den äldre befolkningen att öka med 200-300% (9). Jämfört med flertalet afrikanska länder har Ghana ett förhållandevis gott hälsotillstånd. Den förväntade livslängden var 1995 60 år. Spädbarnsdödligheten var 66/1000 födda och dödligheten hos barn under 5 år, 101/1000 (3). 65% av befolkningen har tillgång till rent vatten och 55% till sanitet (10).
Liksom i många andra afrikanska länder förekommer en tilltagande inflyttning till städerna med arbetslöshet, fysisk inaktivitet och ändrade matvanor som följd. 1992 slopades de statliga subventionerna för läkemedel (11) och sedan dess har även sjukvården och utbildningen blivit dyrare för individen. År 1995 uppskattade man att det i Ghana fanns totalt 74 200 diabetiker varav 800 typ 1 och 73 400 typ 2 diabetiker. År 2010 uppskattar man att det kommer att finnas 2700 typ 1 och 166 000 typ 2 diabetiker (2).
Diabetesvården i Ghana
För att få en uppfattning om diabetesvården i Ghana genomfördes en klinisk studie vid Diabeteskliniken vid Korle Bu Teaching Hospital i huvudstaden Accra i södra Ghana under september 1999. Målet var att få en samlad bild av vården avseende bl.a. remissvägar, symtombild, fysikaliska och laborativa undersökningar, underlag för diagnos, val av behandling, behandlingskontroll, screening av komplikationer och möjligheter att behandla dessa. Genom att delta i klinikarbetet, intervjua verksamma läkare och sjuksköterskor, samtala och undersöka nydiagnosticerade patienter samt inhämta information från patientjournaler, skapades en bild av hur diabetesvården var organiserad och genomfördes.
upp
Korle Bu Teaching Hospital
Korle Bu Teaching Hospital (KBTH) är Ghanas största statliga sjukhus med ett upptagningsområde omfattande drygt 2 miljoner människor. KBTH tjänar även som rikssjukhus och har en av landets två diabeteskliniker. KBTH är indelat i fyra sektioner: Medicinklinik, Kirurgiklinik, Barnklinik samt Mödraklinik. Medicinkliniken har fyra avdelningar med totalt 200 sängar där c:a 5000 patienter vårdas per år. Kliniken har sammanlagt 35 läkare som förutom avdelningsarbetet även sköter en omfattande poliklinisk verksamhet.
Diabeteskliniken
Under slutet av 1980-talet startade en diabetesmottagning som var öppen en gång per vecka. Sedan 1996 har man en diabetesklinik med egna lokaler med två icke-specialistläkare, två diabetessjuksköterskor och en dietist fem dagar i veckan. En dag i veckan deltar även en specialistläkare i klinikarbetet. Två dagar i veckan bedrivs patientundervisning om sjukdomen, behandling, kost och komplikationer. Kliniken har mellan 250 och 300 patientbesök per vecka. Patienter remitteras till kliniken från sjukhusets övriga kliniker, främst Polikliniken, Medicinkliniken, Mödravården och Akutkliniken, från privata kliniker, sjukhus utanför upptagningsområdet samt genom självremittering. De senaste två åren har man genomfört en omfattande diabetesupplysning i media och sedan dess har man sett en ökad medvetenhet och en ökad självremittering.
Augusti 1999 var "Diabetesmånaden" då den lokala diabetesföreningen anordnade föreläsningar som bl.a. berörde symtom vid diabetes och vikten av att söka sjukvård. Diabeteskliniken har ett välutvecklat program för omhändertagande av patienterna och är utrustad med våg, måttstock, blodtrycksmanschett, stetoskop, reflexhammare, vibrationsgaffel, nålar och bomull för testning av känsel. Vid första besöket görs en patientregistrering och patienten får träffa en läkare som går igenom ett vältäckande formulär inkluderande symtom och duration av dessa, tecken på komplikationer, andra sjukdomar, hereditet, aktuell medicinering, rökning samt ett grundligt fysikaliskt status.
Vid första besöket strävar man efter att genomföra ett fullständigt laboratoriestatus inkluderande fB-glukos, Hb, SR, leukocyter, elektrolytstatus, blodlipider, urinprov samt EKG på alla över 35 år. Patienten får träffa en dietist för individuella kostråd och informeras om tidpunkten för diabetesundervisning. Man startar behandlingen och patienten återkommer efter en vecka för nytt fB-glukos och ställningstagande till medicinjustering. Patienter med välreglerad diabetes kallas till återbesök var tredje månad då man kontrollerar fB-glukos, blodtryck och vikt. Patienter som har svårregleraddiabetes eller svårreglerad hypertoni kallas varannan månad och vid mycket svårreglerad diabetes följer man ett individuellt återbesöksschema. Vid graviditet (både hos tidigare diagnosticerade diabetiker och vid graviditetsdiabetes) kommer kvinnan till kliniken en gång per månad under 1:a och 2:a trimestern och en gång i veckan under 3:e trimestern.
Man mäter då fB-glukos samt gör en 2-timmars oral glukostolerans test. Kvinnan behandlas med en kombination av medellångverkande och snabbverkande insulin oavsett tidigare behandling. När ekonomin tillåter gör man en årlig kontroll inkluderande HbA1c , njurfunktion (elektrolytstatus, 24-timmars albuminuri), blodfetter samt fundoskopi.
upp
Diagnostik och behandling
Diagnostiken bygger på ålder, symtomduration, body mass index, allmänpåverkan, förekomst av samtidig hypertoni samt eventuell ketoacidos. Man saknar möjlighet att analysera insulin, C-peptid och öcellsantikroppar. Ett problem är att unga typ 2 diabetiker ofta har normal vikt eller undervikt samt att ketoacidos med koma kan förekomma vid svåra infektioner men inte behöver innebära att patienten har typ 1 diabetes. Problemen uppstår oftast med individer i 25-30 års åldern med snabbt insjuknande, lågt vikt och utan ketonuri. I dessa fall blir graden av allmänpåverkan avgörande och hos kraftigt påverkade individer påbörjas insulinbehandling, medan man väljer något peroralt diabetesmedel från sulfonylureagruppen (SU), vanligen glibenklamid, om individen endast är måttligt påverkad för att senare övergå till insulin vid behov.
Vid typ 2 diabetes används vanligen ett läkemedel SU-preparat till individer med normal vikt eller måttlig övervikt och till kraftigt överviktiga individer. Vid insulinbehandling använder man vanligen ett medellångverkande insulin (NPH Isophane, Lilly) som injiceras 1-2 gånger per dygn. Kortverkande insulin ges endast vid mycket svårreglerad diabetes, vid graviditet och vid ketoacidoskoma och då i kombination med NPH. Som blodtryckssänkande medel används kalciumblockare i första hand. Vid svår hypertoni kombineras Ca-blockare och b-blockare.
upp
Nationella riktlinjer
Det finns nationella riktlinjer för diabetesvården i Ghana (Recommendations for Diabetes Care at Hospitals in Ghana), utfärdade av Hälsoministeriet och Universitetssjukhusen. Det är ett omfattande dokument där man beskriver diagnoskriterier, val av behandling, kostrekommendationer, årlig kontroll, behandlingsmål samt omhändertagande vid akuta tillstånd, kirurgi och graviditet. Några av målen är ett blodtryck <140/90 mmHg, fB-glukos 4,0-6,1 mmol/L samt HbA1c <6,5%. Resurser finns i form av laboratorieanalyser, läkemedel, ögonbottenfotografering, laserbehandling och dialys, men för majoriteten är det en ekonomisk omöjlighet att använda dessa. Kostnaderna för olika undersökningar och behandlingar framgår av tabell 1.
För majoriteten av patienterna tvingas man följa behandlingseffekten med fB-glukos och någon större utredning för att upptäcka komplikationer på ett tidigt stadium är inte möjlig. Compliance är generellt mycket dålig. Det förekommer ofta att patienter inte tar sina läkemedel eller tar en lägre dos för att spara pengar.
Många kommer inte på sina återbesök och har inte råd att ta fB-glukos. I många fall tvingas man välja ett billigare, sämre behandlingsalternativ för att patienterna överhuvudtaget ska ha möjlighet att ta sina läkemedel.
Egenkontroll av blodglukos eller uringlukos förekommer i stort sett inte. Man är därför tvungen att hitta så billiga metoder som möjligt för att hålla sin diabetes under kontroll. Ett sätt är att kissa intill en speciell sorts myror - om myrorna söker sig till urinen ses det som ett tecken på att urinen innehåller mycket socker. Insulin ska finnas i lager på de statliga sjukhusen, vilket innebär att insulintillgängligheten är god i de större städerna, men kan vara ett problem på landsbygden. Ett annat problem är förvaring av insulinet i ett land där temperaturen ofta når över 30oC och elektricitet för kylskåp saknas på många ställen. Patienterna brukar då rekommenderas att förvara insulinet i en lerkruka och inte hämta ut för mer än en vecka åt gången.
När en insulinbehandlad diabetiker kommer till kliniken tar de ofta med sig sin insulinspruta för att sjuksköterskan ska kunna sätta ett gummiband vid doseringsskalan för att markera hur mycket insulin patienten ska ta. Detta talar bl.a. för att sprutorna används upprepade gånger, att patienten använder en daglig dos samt att denna dos inte ändras av patienten själv. Det inträffar relativt ofta att diabetiker kommer till akutmottagningen med diabeteskoma. Ketoacidoskoma är en vanlig debutform vid typ 1 diabetes, då många saknar kunskap kring sjukdomen och söker sent eller väntar in i det sista av ekonomiska skäl. Dålig compliance och en hög incidens av infektioner är andra förklaringar.
Man saknar utrustning för snabbtest av B-glukos, men strävar efter att mäta det varje timme och ge en initialdos av 10 E kortverkande insulin följt av 5 E per timme tills B-glukos är <13 mmol/L, för att sedan övergå till medellångverkande insulin två gånger dagligen. Problemet är att patienterna ofta inte har råd att betala för så täta B-glukoskontroller och man tvingas basera sin behandling på uringlukos.
upp
Information hämtad från patientjournaler
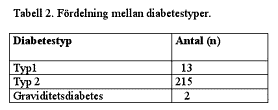
För att få en uppfattning om fördelning mellan typ 1 och typ 2 diabetiker, ålder vid diagnos, BMI vid diagnos, förekomst av samtidig hypertoni, typ av behandling, tillgång till HbA1c samt behandlingskontroll studerades patientjournaler under en vecka. Under denna vecka hade kliniken totalt 268 besök (243 återbesök och 25 nybesök) varav 21 var nydiagnosticerade. Information hämtades från 230 av dessa patientjournaler (återbesök). Fördelningen mellan de olika diabetestyperna framgår av tabell 2.Majoriteten i de båda grupperna, typ 1 och typ 2 diabetiker var kvinnor (tabell 3). Typ 1 diabetikerna hade en debutålder som varierade från 6 år till 33 år med en genomsnittlig diabetesduration på 2 år. Debutåldern för typ 2 diabetikerna varierade mellan 25 år och 76 år och den genomsnittliga diabetesdurationen var 4 år (tabell 4). Två kvinnor med graviditetsdiabetes var 31 respektive 32 år gamla. BMI vid debut var i genomsnitt 22 kg/m2 hos typ 1 diabetikerna och 26 kg/m2 hos typ 2 diabetikerna (tabell 4). Alla typ 1 diabetikerna behandlades med insulin, liksom de två kvinnorna med graviditetsdiabetes. Drygt en femtedel av typ 2 diabetikerna använde insulin, medan majoriteten behandlades med perorala diabetesmedel, där glibenklamid enbart eller i kombination med metformin, var vanligast.
I en majoritet av fallen användes fB-glukos som ett mått på metabol kontroll. Endast hos 19% av patienterna fanns resultat på HbA1c. Kvinnorna med graviditetsdiabetes hade fB-glukos på 4,8 respektive 5,5 mmol/L. Ingen av typ 1 diabetikerna ellerkvinnorna med graviditetsdiabetes behandlades för högt blodtryck, medan 50% av typ 2 diabetikerna behandlades för högt blodtryck. Behandlingen sattes in när blodtrycket var =140 och/eller 90 mmHg (tabell 5).
Diskussion
Könsfördelningen hos diabetiker i Ghana med en majoritet kvinnor, stämmer bäst överens med fördelningen hos diabetiker i västvärlden och inte med den mer jämna könsfördelningen som normalt ses i utvecklingsländerna (12). Den genomsnittliga debutåldern för typ 2 diabetes var 50 år, vilket är en förhållandevis hög debutålder för ett utvecklingsland, där många typ 2 diabetiker debuterar i 30-35 års åldern. Ett BMI vid debut på 26 kg/m2 ligger på gränsen mellan normalvikt och övervikt.
Majoriteten typ 2 diabetiker i utvecklingsländerna är underviktiga eller normalviktiga. De flesta av patienterna på KBTH lever i storstadsområdet där man ser en större andel "klassisk" typ 2 diabetes, vilket kan förklara det högre BMI-värdet. Endast en femtedel av typ 2 diabetikerna behandlades med insulin, vilket främst förklaras av en motvilja från patienternas sida som bygger på högre kostnader och, enligt personalen på kliniken, på en kulturell okunskap och rädsla för sprutor.
Den metabola kontrollen följs i de flesta fall med fB-glukos och mindre än en femtedel av typ 1 och typ 2 diabetikerna hade värden för HbA1c. Den metabola kontrollen är generellt mycket dålig med skrämmande höga HbA1c-värden. De dåliga behandlingsresultaten kan förklaras av dålig compliance, en motvilja att använda insulin, brist på egenkontroller av blodglukos och uringlukos och till viss del av okunskap. Det saknas uppgifter om förekomst av komplikationer, men med så dålig metabol kontroll bör man kunna räkna med att omfattningen av komplikationer är hög samt att de kommer i ett tidigt stadium i sjukdomsförloppet.
upp
Diabetesvården i Ghana och Sverige, en jämförelse
I dagens Ghana saknar man förutsättningarna för en god diabetesvård. Kostnaderna är höga och det ekonomiska ansvaret läggs över på patienterna. Hur ser det då ut om man jämför diabetessituationen i Ghana med den i Sverige? I hur stor utsträckning lyckas man nå de uppsatta behandlingsmålen? I Nationella Diabetes Registret finns registreringar gjorda under 1997 omfattande 14 351 typ 2 diabetiker inom primärvården och 14 234 typ 2 diabetiker vid medicinklinikerna (13).
I sin sammanfattning av resultaten konstaterar man att man har en otillfredsställande metabol kontroll, otillfredsställande blodtryckskontroll, viktkontroll och rökningsfrekvens. Mindre än hälften av patienterna uppnår metabol kontroll med HbA1c <6,5% och 25% har otillfredsställande metabol kontroll. Inom primärvården når endast en fjärdedel målblodtrycket = 140/85 mmHg. När man jämför de här siffrorna med siffrorna från Diabeteskliniken vid KBTH i Ghana (tabell 6) ser man att det främst är målen för den metabola kontrollen som skiljer sig.
I Ghana uppnår endast 16% av typ 2 diabetikerna målet, medan mer än hälften av patienterna har en otillfredsställande metabol kontroll. Den metabola kontrollen är för Ghana mätt som fB-glukos, vilket kan ge falskt bra värden. En intressant jämförelse är att frekvensen av behandling av högt blodtryck är ganska lika i de två länderna.
Uppnått målblodtryck för alla typ 2 diabetiker är också jämförbar, medan uppnått målblodtryck i den behandlade gruppen skiljer sig åt med sämre värden i Ghana. Här ser man emellertid även en markant skillnad mellan uppnådda mål inom primärvården och medicinklinikerna i Sverige.
Jämförelserna har givetvis sina brister då studien från Ghana endast omfattar c:a 200 patienter av klinikens totalt 2000 - 4000 patienter och risken för felkällor är stor. Man kan tänka sig att de diabetiker som kommer till kliniken också är de som har bäst ekonomiska förutsättningar för att kunna följa behandlingsrekommendationer och att värdena på så sätt är bättre än för befolkningen i övrigt. Mörkertalet diabetiker på främst landsbygden befaras vara stort och de kända diabetikerna utanför storstadsområdet kan misstänkas ha en sämre metabol kontroll. Diabetesdurationen är också kortare hos patientgruppen från Ghana. En intressant iakttagelse är emellertid att diabetesvården i Sverige långt ifrån når de mål som man satt upp för en god vård - inte ens hälften når målen för metabol kontroll. Detta trots att man här borde ha så enormt mycket bättre förutsättningar att lyckas.
Siffrorna i tabell 6 avseende Ghana är baserade på uppgifter hämtade från journaler på patienter klassade som typ 2 diabetiker (n=198-212). Andel som uppfyller behandlingsmålen bygger på de svenska målen, vilket kan skilja sig något från rekommendationerna i Ghana. Målet för HbA1c är <6,5%, för systoliskt blodtryck, =140 mmHg och för diastoliskt blodtryck =85 mmHg. Siffrorna för Sverige är hämtade ur Nationella Diabetesregistret och typ 2 diabetes definieras här som debutålder =30 år. När det i de svenska resultaten redovisas två resultat gäller det lägre värdet gruppen med debutålder 30-59 år och det högre värdet gruppen med debutålder 60 år och äldre. 1) Resultaten baseras på fB-glukos.
upp
Diabetesutvecklingen i Ghana i framtiden
Ett stort problem när det gäller att förutse hur diabetesbilden kommer att för ändras under de kommande decennierna är att det saknas tillförlitliga aktuella epidemiologiska uppgifter. Samtidigt som det pågår en stor registreringskampanj vid Diabeteskliniken i Accra, vet man inte hur många patienter kliniken har, men de uppskattas till 2000-4000 stycken. Man försöker upprätta ett diabetesregister som så småningom ska bli rikstäckande. Ett problem är att det än så länge inte finns något samarbete mellan olika kliniker inom sjukhuset och inte heller med andra sjukhus. Detta innebär bl.a. att barn som debuterar med diabetes vanligen tillhör Barnkliniken och inte registreras vid Diabeteskliniken.
Det största problemet är emellertid det stora mörkertalet som aldrig söker sjukvård. Man planerar därför att genomföra en registrering på diabeteskliniken, de andra klinikerna, de andra sjukhusen och genomföra screening i olika miljöer. Det saknas även uppgifter om förekomsten av olika komplikationer, vilket man nu försöker utarbeta ett datasystem för att kunna registrera. Man planerar att nå ut till den personalkategori som i dagsläget tar hand om majoriteten av diabetespatienterna. Det är de icke diabetesutbildade läkarna och sjuksköterskorna som är de första att ta hand om diabetikerna i akutsammanhang, vid diagnosticering och vid de flesta återbesöken. Deras kunskap om diabetes bedöms som generellt dålig. Även privatklinikerna och den mer traditionella hälsovårdenser ett stort antal diabetiker och målet är att få ett ökat samarbete med dessa (14).
upp
Sammanfattning
Diabetesvården i Ghana befinner sig i en spännande och omvälvande tid. Man försöker skapa en bild av hur stort problemet är, graden av måluppfyllelse och en kartläggning av komplikationerna. Kunskap om sjukdomen, dess symtom och vikten av att söka sjukvård tidigt sprids via massmedia och föreläsningar som patientföreningen anordnar.
Man har en specialistklinik vid de två universitetssjukhusen. Resurserna vid Diabeteskliniken vid KBTH i Accra är imponerande. Det finns ett välutvecklat program för det första omhändertagandet, de flesta nödvändiga laboratorieanalyserna finns tillgängliga med undantag av C-peptid och öcellsantikroppar, samma läkemedel som används i västvärlden finns på de större apoteken, det finns möjligheter att göra ögonbottenfotografier och laserbehandling samt möjlighet till dialys.
Ett problem är att dessa resurser endast kommer en minoritet av befolkningen till del - p.g.a. avstånd och kostnader. Compliance är generellt mycket dålig och ofta tvingas man välja ett sämre behandlingsalternativ av ekonomiska skäl och flertalet patienter har inte råd att genomföra den årliga komplikationsscreeningen. Dialysavdelningen har stått tom sedan invigningen eftersom patienten måste betala motsvarande 3000 SEK för en behandling, vilket motsvarar tre månadslöner för en AT-läkare. Samtidigt som bra diabetesvård är en ekonomisk omöjlighet för majoriteten tyder det mesta på att diabetesfallen kommer att öka epidemiskt. Man har en befolkning som lever allt längre och inom de följande 35 åren kommer den äldre befolkningen att öka 2-3 gånger. Man har ett högt kaloriintag och alkoholöverkonsumtion - övervikt blir ett allt vanligare problem.
Beräkningen tyder på att antalet diabetiker i Ghana kommer att öka från 102 700 år 2000, till 168 400 år 2010 och man räknar med en minst lika omfattande ökning under de följande decennierna. När behoven och kraven ökar kommer det att bli svårare att återinföra subventionering av hälso- och sjukvårdens kostnader. En stor andel av Ghanas blivande diabetiker riskerar därmed att bli utan den vård de behöver.
För den som drabbas av diabetes ser framtiden i allmänhet mörk ut. En viktig angreppspunkt är att så långt möjligt förhindra insjuknandet i diabetes genom ett förebyggande arbete. Detta är ingen lätt uppgift i ett land där få människor har tillgång till tidning, radio eller TV och där den västerländska matkulturen breder ut sig. Det är emellertid av största vikt att sådana förebyggande insatser prioriteras.
Linda Nyberg Medicine kandidat,
Medicinska fakulteten Lunds Universitet
E-mail: lindanyberg@yahoo.com
Professor Carl-David Agardh
Endokrinologiska kliniken,
Universitetssjukhuset MAS Malmö
E-mail: carl-david.agardh@endo.mas.lu.se
Referenser
1. Taylor R: Non-communicable diseases in the tropics Med J Australia 159:266-270, 1993
2. Amos A, Mc Carty DJ, Zimmet P: The rising global burden of diabetes and its complications: Estimates and projections to the year 2010 Diabetic Med 14:7-85, 1997
3. World population trends, United Nations Population Division, http://www.un.org
4. Cooper R et al: Prevalence of NIDDM among populations of the African Diaspora Diabetes Care 20:343-348, 1997
5. Papoz L et al: Clinical classification of diabetes in tropical West Africa Diabet Res Clin Pract 39:219-227, 1998
6. Gebre - Yohannes A, Rahlenbeck SI: Glycaemic control and its determinants in diabetic patients in Ethiopia Diabet Res Clin Pract 35:129-134, 1997
7. Alemu S et al: Access to diabetes treatment in northern Ethiopia Diabetic Med 15:791-794, 1998
8. Ghana, Nationalencyklopedin, 1992
9. Population ageing - a public health challenge, WHO.
10. Unicef Information Statistics, http://www.unicef.org
11. Aenso-Okyere WK et al: The behaviour of health workers in an era of cost sharing: Ghana´s drug cash and carry system Tropical Med Int Health 4(8):586-593, 1999
12. Global Burden of Diabetes, WHO information 1998 Press Release, http://www.who.int
13. Nationella Diabetes Registret, http://www.ndr.nu
14. Ofei F: Improving the Quality of Diabetes Care in Africa - Training and Availability of the Diabetes Health Care Team, University of Ghana Medical School
[Innehåll] [Redaktören] [Ordföranden] [Sett & Hört] [Aktuell Info] [Redaktionen]
[Arkivet] [Länkar] [Diskussionsforum] [Diabetes Update]