
Gå tillbaka
Charcotfot – en fallbeskrivning
Acke Jernberger
Diagnostik av osteopati vid diabetes är svårt. Som framgår av följande fallbeskrivning är det väsentligt att diagnosen ställs på ett tidigt stadium för att undvika destruktion av leder, vilket kan resultera i allvarlig invaliditet och svåra lidande för patienten. Svårigheterna illustreras av sjukhistorien för en nu 62-årig kvinna, som haft typ 1 diabetes sedan barndomen, och som successivt försämrats med neuropati, retinopati och glaukom.
Perioden1993-1995: Ödem, rodnad och röntgenfynd feltolkas
De nu aktuella problemen började 1993, då patienten var 52
år, och då hon insulinbehandlats i 39 år. Infekterade
sår på tårna tillstötte periodvis och hade behandlats
med upprepade antibiotikakurer under ett år. I november 1994 vrickade
hon höger fotled utan att det gjorde speciellt ont. Hon gick i fullt
arbete, som förskollärare och sökte vårdcentralen
efter tre dagar för ökande svullnad, rodnad och ömhet i
foten. Distriktsläkaren konstaterade en distinkt palpationsömhet
över laterala malleolen och lätt palpationsömhet medialt,
fast röntgenundersökningen inte hade visat någon fotledsfraktur,
figur 1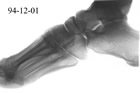 .
Några rader tidigare hade han i journalen skrivit om patientens
grava diabetesneuropati. Missfärgningen av huden på foten och
en bit upp på underbenet gjorde att han misstänkte att det
förelåg någonting annat än en stukning. Pencillin
sattes in mot eventuell erysipelas. Han beaktade tydligen inte risken
för akut diabetesosteopati. Det hade han kanske gjort om han hade
sett de bilder på framfoten, som även togs vid röntgenundersökning,
figur 2.
.
Några rader tidigare hade han i journalen skrivit om patientens
grava diabetesneuropati. Missfärgningen av huden på foten och
en bit upp på underbenet gjorde att han misstänkte att det
förelåg någonting annat än en stukning. Pencillin
sattes in mot eventuell erysipelas. Han beaktade tydligen inte risken
för akut diabetesosteopati. Det hade han kanske gjort om han hade
sett de bilder på framfoten, som även togs vid röntgenundersökning,
figur 2. 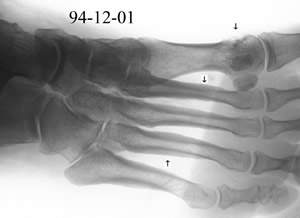 Medialt
vid första metatarsalhuvudet fanns usurer och på skaften av
de övriga metatarsalerna sågs periostala pålagringar
talande för diabetesosteopati.
Medialt
vid första metatarsalhuvudet fanns usurer och på skaften av
de övriga metatarsalerna sågs periostala pålagringar
talande för diabetesosteopati.
En annan distriktsläkare granskade röntgenutlåtandet fyra
veckor senare. Denne journalförde att det inte fanns någon
skelettskada, men då sannolikt endast med tanke på fotledsfraktur
och nämner inte de patologiska förändringarna i framfoten.
Fyra månader efter vrickningen antecknade den medicinskt ansvarige
överläkaren vid medicinska kliniken, att det fortfarande fanns
en rejäl svullnad över ankeln. Han avsåg att ta del av
distriktsläkarens journal och fortsatt behandling med Lasix ordinerades.
Vid återbesök 4 månader senare, juli 1995, var höger
fot fortfarande svullen. Nu fanns också sedan någon vecka
en rodnad talande för paronyki på vänster stortå
och antibiotika sattes in. Patienten hade en svårreglerad diabetes
och i vid kontakt med diabetessköterskan en månad senare klagade
hon över svårighet att motionera med sin svullna fot.
Utan tillgängligt journalunderlag finns en röntgen-undersökning
av vänster framfot 95-10-05, vars bilder visar förändringar
förenliga med utläkt diabetesosteopati, usur på lilltån
och periostal pålagring på fjärde metatarsalen, figur
3.
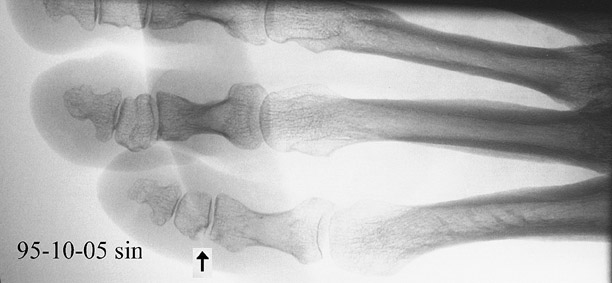
År 1996: Allmän förbättring efter brott på
andra benet
Utöver problemen från höger fot i 2 års tid ådrog
sig patienten ett brott på vänster ben, en fibulafraktur i
syndesmoshöjd enligt röntgenutlåtande 96-02-06. Höger
fot nämns inte under året. Hon var helt sjukskriven i två
månader men hade i stort sett mått bättre.
År 1997: Artropati tillkommer när röntgenfynd negligeras
I februari 1997 uppmanades patienten öka sin fysiska aktivitet för
att gå ner i vikt. I april 1997 Citat: ”Hon arbetar 75%. Detta är
f n optimalt men fungerar. För övrigt lite besvär från
fötterna framför allt hö fot där hon har nedsjunket
fotvalv. Har även problem med sin viktuppgång. ST: Ganska kraftiga
ben. Inga ödem. Lite pigmentförändring. Ganska tjock stortåled
hö sida samt nedsjunkna främre fotvalv. Tar en bild på
fotskelett inför eventuell ortopedbedömning.
Ser pat igen i augusti. Remiss röntgen fotskelett utfärdad”.
Röngenutlåtande höger fot 97-05-07 beskriver små
ojämnheter i strukturen tibialt i caput på första metatarsalbenet,
men inga skelett eller ledförändringar, figur 4. 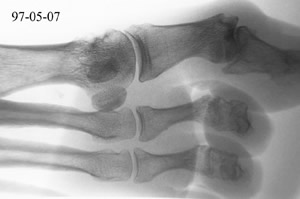
Trots sin neuropati upplevde patienten värk från sin högra
svullna fot vilket hon i juni 1997 meddelade diabetes-sköterskan
per telefon. Citat diabetessköterskan 97-06-30: ”Ringer, mår
riktigt bra. Har dock problem med känselbortfall hö fot och
rtg har visat viss förändring. Pat vet inte vad det innebär
och känner lite oro, eftersom foten alltid är svullen och värker.
Kan bara ha joggingskor. Vill dels ha en undersökning och noggrannare
besked om foten och ev. möjlighet till behandling. Lovar henne att
kontakta doktorn angående ev remiss”. Distriktsköterskan kontaktade
medicinöverläkaren, vilken lovade att ta upp frågan vid
kommande besök i augusti.
Citat medicinöverläkare 97-08-13: ” Pat har mått bra under
sommaren. Har emellertid besvär från hö fot som svullnar
upp och där hon ibland har smärtor. Har för övrigt
gått ner 10 kg i vikt”. Efter telefonsamtal fick patienten komma
på ett extra besök till medicinöverläkaren i oktober.
Denne antecknade: ”Fortsatt svullnad höger fot.
Denna svullnad har hon nu haft under en längre tid och således
redan i somras men anamnesen sträcker sig längre tillbaka. Den
ensidiga svullnaden är lite gåtfull men möjligen kan hon
ha en autonom neuropati med öppnade kollateraler. Värdefullt
att en ortoped tittar och remiss är tidigare utfärdad. Vidare
beställer jag för säkerhets skull en ultraljudundersökning
av hö underbens djupa venösa system för att förvissa
mig om att pat. inte har någon genomgången trombos”.
Perioden 97-11-27 till 98-03-27: Ortoped och medicinöverläkare
kommer till diagnos; terapi i blindo
Ortopeden vid länsdelsjukhuset undersökte patienten i november
efter en röntgenundersökning av höger fot 97-10-14, som
inte visade på ytterligare förändringar. Han fann en degig
svullnad av fotryggen trots stödstrumpa. Han antecknade i journalen
att orsaken till besvären från höger fotled var oklar.
Han ifrågasatte om det förelåg en begynnande artros eller
diabetesartropati, uteslöt inte heller postinfektiös artrit.
Patienten avböjde Pronaxenbehandling på grund av tidigare obehag
av denna medicin och ordinerades istället en fotledsstabiliserande
ortos. Efter tre veckor fick patienten komma på ett extra besök
till ortopeden, som remitterade till CT-undersökning. Patienten ville
avvakta med ortosen, då hon själv ansåg att besvären
kom från mellanfoten. Vid återbesök i januari 1998 skrev
ortopeden att han åter funderat på ”någon sorts Charcotfotutveckling”.
Efter samråd med kirurgöverläkare, som funderat över
om det kan vara någon defekt kärlreglering på diabetisk
bas, skrev ortopeden en remiss till magnetkameraundersökning. Mot
en lätt sänkning av det längsgående fotvalvet utfärdade
han rekvisition av en fotbädd. Patienten begärde en förnyad
röntgenundersökning av sin högra fot i februari 1998. Medicinöverläkaren
skrev en akut remiss, och antecknade samtidigt i journalen: ”personligen
tror jag ändå att det rör sig om en diabetesosteopati”.
I röntgenutlåtandet angavs att: ”bilden är närmast
förenlig med neurogen osteopati. Eventuell osteit kan dock ej helt
uteslutas men är något mindre trolig.”, figur 5.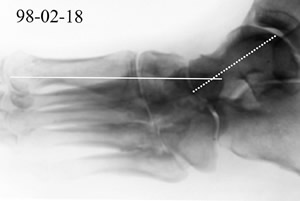 Ortopeden fann röntgenförändringarna rätt uttalade
jämfört med de tidigare, men ansåg att man måste
utesluta någon sorts lågvirulent osteit och gjorde bedömningen:
”Sannolikt får man nöja sig med någon form av skoåtgärd,
om infektion kan uteslutas.” Två dagar senare ringde patienten till
ortopeden för att få en del frågor besvarade och han
ordinerade inläggsbehandling eventuellt kompletterad med stadigare
skodon. På patientens begäran blev hon helt sjukskriven i fyra
veckor och därefter halvt i ytterligare 3 veckor. Från medicinkliniken
informeras patienten 98-03-27 om diabetesosteopati utifrån ett särtryck
från boken ”Diabetesfoten”. Särtrycket skickades hem till patienten
och även en kopia av röntgensvaret.
Ortopeden fann röntgenförändringarna rätt uttalade
jämfört med de tidigare, men ansåg att man måste
utesluta någon sorts lågvirulent osteit och gjorde bedömningen:
”Sannolikt får man nöja sig med någon form av skoåtgärd,
om infektion kan uteslutas.” Två dagar senare ringde patienten till
ortopeden för att få en del frågor besvarade och han
ordinerade inläggsbehandling eventuellt kompletterad med stadigare
skodon. På patientens begäran blev hon helt sjukskriven i fyra
veckor och därefter halvt i ytterligare 3 veckor. Från medicinkliniken
informeras patienten 98-03-27 om diabetesosteopati utifrån ett särtryck
från boken ”Diabetesfoten”. Särtrycket skickades hem till patienten
och även en kopia av röntgensvaret.
Dag 1998-06-09: Patienten vill bli remitterad
Vid patientens återbesök hos medicinöverläkaren,
hade ett arbetsekg utförts, vilket utföll normalt för åldern.
Med Dopplerregistrering fann man att ankelblodtrycken var 120 mm Hg. Patienten
hade visserligen en del smärtor i högra foten, men medicinöverläkaren
bedömde att hon klarade sig bra med de gånghjälpmedel
hon hade.
Han remitterade henne till en ny röntgenundersökning av den
högra foten. Men patienten, som nu förlorat förtroendet
för sina läkare, begärde en remiss till ortoped vid centrallasarettet
efter rekommendation av ortopedingenjören – denne hade av ortopeden
fått en rekvisition som inte stämde överens med patientens
fotstatus. Först en dryg månad senare, efter det att patienten
påmint medicinöverläkaren, skickar denne en remiss till
ortopedkliniken vid centrallasarettet.
Perioden 1998-09-04 till 2000-05-23: tilltagande deformering
Det dröjde från 18 februari till 4 september 1998 innan Charcotfotens
patologiska akuta kompressionsfrakturer och luxationer kom under behandling
av ortoped 2 vid centrallasarettet. Patienten fick en gånggips omfattande
fot och underben, men utan föregående utdrivning av ödemet
med följd att gipsen skavde och fick lov att bytas en vecka senare
och efter 3 veckor igen.
Genomgående var gipsarna för stora vid de byten, som gjordes
med 4 veckors intervall eller tätare, sannolikt beroende på
att foten inte först fick svullna av. Patienten lämnades att
gå med full belastning på sin kollapsande fot och var endast
halvt sjukskriven. Ingen anteckning visar att ortopeden skulle ha övervägt
att reponera och fixerade den subtalärt brutna och subluxerade foten.
Efter sex månader i februari 1999 planerades avgipsning och att
övergå till ortosbehandling. Följande fyra månader
justerades ortosen upprepade gånger och patienten måste tidvis
använda behandlingsskor. Hon angav frihet från smärta,
men att hon märkt att knölarna i fotvalvet blivit större.
Ortopeden bedömde att patienten fungerade bra med ortosen, som dock
fortfarande justerades medan hon successivt övergick till behandlingsskor.
I oron över sin fot hade patienten vänt sig till förtroendenämnden
som sista dagarna i maj meddelat sin bedömning, att man inte ansåg
henne felbehandlad. Den läkare, som tillhörde landstingets medicinska
råd, skrev i sitt yttrande till nämnden, att han inte kunde
se att handläggningen i sig medfört fysiska men för patienten,
däremot kunde upplevelsen av långa väntetider i olika
situationer leda till att patienten mådde psykiskt sämre.
Diabetessköterskan skrev några dagar senare: ”Hon har fått
osteopati och bär ortos som regel, men har joggingskor med inlägg
i dag. Ett återbesök till ortopedtekniska avdelningen är
inplanerat till imorgon för utprovning av andra skor. Hon känner
sig ledsen över sin högra fot, som har blivit deformerad och
vet att hon aldrig mer kan ha vanliga skor.” Patienten använde under
sommaren behandlingsskor och gick till arbetet, en 10 minuters väg,
varje dag och var endast sjukskriven 25% fram till november 1999, så
hon bad att få bli sjukskriven till 50%. Ortopeden tyckte att det
hela fungerade bra.
Han skriver 2000-01-18: ”Röntgen fotleder fötter bilat. Oförändrat
enligt utlåtande. Fötterna kliniskt inga sår.” Och 2000-05-23
”Röntgen hö och vä fot med oförändrade läge
på båda fötterna och fotlederna röntgenologiskt,
figur 6.  Återbesök
i oktober efter röntgenundersökning av båda fötterna.”
Bilder av patientens Charcotfot tagna 2000-06-05, visar att framfoten
står abducerad c:a 20O från fotens längdaxel och supinerad
c:a 10O. I fotsulan buktar tuberositas os metatarsalae 5 ned plantart
och står lägre än tuber calcanei som vid en typisk gungfot.
Återbesök
i oktober efter röntgenundersökning av båda fötterna.”
Bilder av patientens Charcotfot tagna 2000-06-05, visar att framfoten
står abducerad c:a 20O från fotens längdaxel och supinerad
c:a 10O. I fotsulan buktar tuberositas os metatarsalae 5 ned plantart
och står lägre än tuber calcanei som vid en typisk gungfot.
Kommentarer
Vid granskning av röntgenfilmer och mätning av vinkeln mellan
talus längdaxel och första metatarsalbenets längdaxel stod
talus 94-12-01 i 3O:s dorsalflexion i förhållande till första
metatarsalbenet; 97-05-07 i en plantarflexion på 2O; 97-10-14 uppgick
vinkeln till 15O; 98-06-18 till 30O och 00-05-23 till 42O. Den ökande
vinkel talar emot att en konsolidering av det destruerade skelettpartiet
skulle ägt rum.
Det är svårt att förstå, att man inte sett dessa
förändringar mellan varje röntgenundersökning. Genom
belastning av framfoten har efter 98-02-18 en dorsal felställningen
i mellanfoten ökat 12O och givit så kallad gungfot. Den övriga
destruktionen och deformeringen av fotskelettet medförde, att talushuvudet
ej längre ledar mot naviculare utan står inriktat mot tredje
metatarsalbenet. Foten har förlorat all möjlighet till frånskjut
i steget och vadmuskeln är förkortad medan hälbenet står
i maximal plantarflexion. Hela fotsulan är varusställd. Vid
genomgång av journalerna får man intryck av att behandlande
läkare inte känner till, att akut diabetisk osteopati huvudsakligen
är en klinisk diagnos. Röntgenbilder verifierar endast den destruktion,
som skulle ha förhindrats.
Folke Lithner m fl har beskrivit att fotröntgen av neuropatiska diabetiker
ofta visar små förändringar såsom periostala pålagringar,
exostoser, avlösta benfragment och usurer utgörande tecken på
utläkt osteopati, och är givetvis ett varningstecken, att ny
attack av ostepati kan komma. De små avlösta benfragmenten
orsakas av lossnade ligament- och senfästen, vilket är de första
symtomen, vilka följs av arthropati, när leden sedan subluxerar
vid belastning eller blivit inkongruent genom nedpressning i ledytan.
De små röntgenologiska förändringarna inom höger
framfot 94-12-01 och 97-05-07 samt vänster framfot 95-10-05 tycks
inte ha beaktats av läkarna enligt journalanteckningarna. Per Holstein
har sagt att diagnosen akut osteopati, kan man ställa, om symtomen:
rodnad, svullnad och smärta snabbt försvinner vid högläge
av foten ovan hjärtats nivå. Efter ingipsning får benet
inte belastas. Endast gång med kryckor eller förflyttning i
rullstol tillåts. Först sedan den lokala temperaturen inom
det aktuella området inte överstiger 1O C vid jämförelse
med andra friska sidan kan belastning påbörjas. Benläkning
kan i bästa fall ske utan röntgenologiska spår eller endast
lämna, de små tecken Lithner omnämnt. Den fortsatta kontrollen
av osteopatin sker med regelbundna temperaturmätningar för att
vaka över recidiv om patienten är för fysiskt aktiv. Bengt
Fagrell har påpekat hur väsentligt det är att förbättra
det venösa avflödet och sänka det förhöjda ventrycket
samt därigenom förbättra det nutritiva blodflödet,
för att undvika central hudnekros vid diabetiskt erytem orsakat av
arteriovenös shuntning av blodet. Detsamma torde gälla alla
vävnader även benvävnaden. Många författare
har beskrivit hur ödem hindrar läkning. Även om man såsom
patientens läkare fruktar osteomyelit eller osteit mer än diabetisk
neurogen osteopati, bör ju intensiv behandling ha satts in för
att få bort ödemet. Även för läkning av fotsår
är det en synnerligen viktig faktor. William Wagner påpekar
att gånggipsens (Total Contact Cast, TCC) ödemkontrollerande
effekt kanske var minst lika betydelsefull, som avlastningen av såren.
Gånggipsens cirkulationsbefrämjande effekt har tidigare påvisats
av Jaqueline Perry. Socialstyrelsen riktlinjer för behandling av
diabetisk osteopati i Medicinsk faktadatabas - MARS, ger tyvärr ingen
direkt vägledning hur man ska förfara vid misstanke på
akut diabetisk osteopati. Inriktningen är mer mot en korrekt vetenskaplig
diagnos än praktiska åtgärder. Om ödem står
att läsa att: ”I samband med djup infektion kombinerat med ödem
är dock den väsentliga komponenten att immobilisera extremiteten
och att hindra progress av infektion och ytterligare vävnadsdestruktion.”
Patienten i denna redogörelse har ända sedan 1994 i perioder
behandlats mobilt med diuretika.
Beträffande radiologisk diagnostik av fotskelett rekommenderas, av
MARS, röntgenundersökning : ”i utvalda fall på misstanke
om skelettdestruktioner och bedömning av förekomst av kärlförkalkningar.
Utredningen kan kompletteras med isotop-tekniker (kombinerad teknetium
och galliumscintimetri, indiummärkt leukocytscintimetri) magnetresonans-undersökning
(MR) och datortomografi (CT) när differential-diagnostiska svårigheter
föreligger avseende misstanke om djup infektion och dess utbredning.
Ingen av dessa metoder är invändningsfria. I flertalet fall
med djupa infektioner i den diabetiska foten har man mjukdels-engagemang
med eller utan skelettpåverkan. En renodlad bakteriell osteit utan
samtidig mjukdelspåverkan är ovanlig. Differentialdiagnosen
mellan osteoartropati och bakteriell osteit i den diabetiska foten avgörs
i regel av en fortlöpande klinisk bedömning.” Diagnosen osteopati
bör ställas på de kliniska fynden, som liknar både
erysipelas och osteit, ej först efter Charcot-destruktion av foten.
Tursamt nog bör samtliga tre tillstånd få samma initiala
behandling mot ödemet och antibiotika mot infektion. Den korrekta
diagnosen kan senare fastställas med radiologisk skelettundersökning.
Bristande insikt om osteopatibehandling framgår av behandlande läkarens
yttrande: ”av för mig oklar anledning begär patienten en remiss
till ortopedkliniken vid centrallasarettet för ortopedbedömning
där. Diagnosen är vid detta tillfälle klar och handläggningen
har skötts från ortopedkliniken vid länslasarettet.” Tidigare
decenniers många misstag och försummade möjligheter att
rädda osteopatiska fötter från att bli Charcotfötter
borde nu vara historia genom den forskning som bedrivits. Redan vid mitten
av förra seklet hade i USA chefen för Hansen Disease Hospital
i Careville, Paul Brand, föreskrivit hur sådana patienter bör
omhändertas. Ingen patient med svullen, varm och rodnad fot fick
lämna sjukhuset utan avlastning med dubbla kryckkäppar eller
i rullstol, för att inte med belastning skada den genom osteopati
försvagade benvävnaden.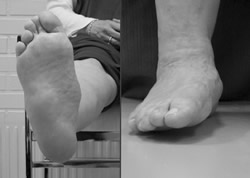
Acke Jernberger
Ortoped, Norrköping
a.jernberger@telia.com
Rekommenderad litteratur
Armstrong DG, Todd WF, Lavery LA, Harkless LB, Bushman TR. The natural
history of acute Charcot’s arthropathy in a diabetic foot specialty clinic.
J Am Podiatr Med Assoc 1997 Jun;87(6):272-8
Armstrong DG, Lavery LA. Monitoring healing of acute Charcot’s arthropathy with infrared dermal thermometry. J Rehabil Res Dev 1997 Jul;34(3):317-21
Caputo GM, Ulbrecht J, Cavanagh PR, Juliano P. The Charcot foot in diabetes: six key points. Am Fam Physician 1998 Jun;57(11):2705-10
Cavanagh PR, Young MJ, Adams JE, Vickers KL, Boulton AJ. Radiographic abnormalities in the feet of patients with diabetic neuropathy. Diabetes Care 1994 Mar;17(3):201-9
Giurini JM, Chrzan JS, Gibbons GW, Habershaw GM. Charcot’s disease in diabetic patients. Correct diagnosis can prevent progressive deformity. Postgrad Med 1991 Mar;89(4):163-9
Early JS, Hansen ST. Surgical reconstruction of the diabetic foot: a salvage approach for midfoot collapse. Foot Ankle Int 1996 Jun;17(6):325-30
Fagrell B. Microcirculatory methods for evaluating the effect of vasoactive drugs in clinical practice. Acta Pharmacol Toxicol 1986 Vol 59, Suppl VI,
Fagrell B. Relationship between Macro- and Microcirculation clinical aspects. Acta Pharmacol Toxicol 1986 Vol 58, Suppl II.
Fabrin J, Larsen K, Holstein PE. Long-Term follow-up in diabetic charcot feet with spontaneous onset. Diabetes Care Vol 23, No 6, June 2000.
Lithner F. Lesions of the Legs in Diabetics. Acta Med Scand. 1976 Suppl. 589.
McGill M, Molyneaux L, Bolton T, Ioannou K, Uren R, Yue DK. Response of Charcot’s arthropathy to contact casting: assessment by quantitative techniques. Diabetologia 2000 Apr;43(4):481-4
Myerson MS, Henderson MR, Saxby T, Short KW. Management of midfoot diabetic neuroarthropathy. Foot Ankle Int 1994 May;15(5):233-41
Pinzur MS, Sage R, Stuck R, Kaminsky S, Zmuda A. A Treatment algorithm for neuropathic (Charcot) midfoot deformity. Foot & Ankle 14:(4),189-197. 1993
Sammarco GJ, Conti SF. Surgical treatment of neuroarthropathic foot deformity. Foot Ankle Int 1998 Feb;19(2):102-9
Schon LC, Easley ME, Weinfeld SB. Charcot neuroarthropathy of the foot and ankle. Clin Orthop 1998 Apr;(349):116-31
Sella EJ, Barrette C. Staging of Charcot neuroarthropathy along the medial column of the foot in the diabetic patient. J Foot Ankle Surg 1999 Jan-Feb;38(1):34-40
Wagner FW. The Dysvascular Foot. Foot & Ankle September 1981 /Vol 2, No 2, p 86.
Kommentar
Diabetesosteoartropati, diabetisk skelettsjukdom eller Charcotfot, är
ett potentiellt invalidiserande tillstånd som framför allt
drabbar patienter med mikrovaskulära komplikationer. Tyvärr
är orsakerna ännu till största delen okända. Det är
dock sannolikt att neuropati, sannolikt i kombination med störd mikrocirkulation
och mindre eller större traumata är viktiga bidragande orsaker.
En vanlig komplicerande faktor vad avser omhändertagandet av Charcotfot
är fortfarande bristande kunskap inom vården om tillståndets
förekomst, adekvat diagnostik och behandling.
Denna fallbeskrivning av Acke Jernberger beskriver naturalförloppet
vid mindre väl uppmärksammad och behandlad Charcotfot, och påminner
därigenom om tillståndet och behovet av fortlöpande utbildning
med detta tema.
Björn Eliasson, doc, överl,
ansvarig för Diabetesfotsårcentrum, SU Sahlgrenska
Celltransplantation och diabetes
Transplantation av insulinproducerande celler kan bli aktuellt vid svårbehandlad
typ 1 diabetes. En forskargrupp vid Akademiska Sjukhuset i Uppsala har
utvecklat en metod där det räcker med celler från en givare
för att bota en patient med diabetes. I ställer för 10
procent lever 70-80 procent av cellerna, enligt prof Olle Korsgren, forskningsledare
vid Akademiska sjuhuset. I år inleds de första försöken,
skriver Svenska Dagbladet 040111
NyhetsINFO 040113
www red DiabetologNytt
